Blog
Hipertensión pulmonar en la insuficiencia cardíaca crónica
- 5 junio, 2020
- Posted by: cicero
- Category: Enfermedad
El estrechamiento de los vasos sanguíneos de los pulmones ocasiona una reducción de la sangre transportada del corazón a los pulmones. Para contrarrestarlo, el corazón bombea con más fuerza con el objetivo de aumentar la presión y, de esta forma, garantizar la cantidad de sangre adecuada. Este hecho, recibe el nombre de hipertensión pulmonar, una afección que provoca un progresivo sobreesfuerzo y sobrecarga con la consiguiente disfunción del ventrículo derecho y una posible derivación en insuficiencia cardíaca.
La hipertensión pulmonar (HP) se define como la presencia de una presión media en la arteria pulmonar (PAPm) > 25 mmHg en reposo o > 30 mmHg durante el ejercicio.[1]
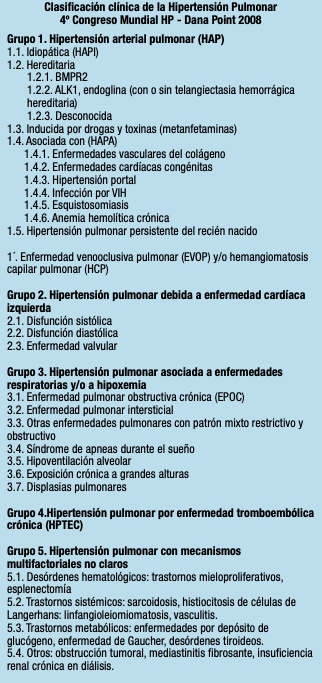 Se conoce que diferentes condiciones clínicas son causa directa y origen de la hipertensión pulmonar. Estas han servido de base para el establecimiento de las diferentes categorías de HP, siendo la catergorización más actual la establecida en 2008 durante el 4º Simposio Mundial celebrado en Dana Point (California, EEUU) [2] y en el que se clasifica la enfermedad en estos 5 grupos:
Se conoce que diferentes condiciones clínicas son causa directa y origen de la hipertensión pulmonar. Estas han servido de base para el establecimiento de las diferentes categorías de HP, siendo la catergorización más actual la establecida en 2008 durante el 4º Simposio Mundial celebrado en Dana Point (California, EEUU) [2] y en el que se clasifica la enfermedad en estos 5 grupos:
- Grupo 1: hipertensión arterial pulmonar
- Grupo 2: hipertensión pulmonar causada por enfermedad cardíaca izquierda
- Grupo 3: hipertensión pulmonar causada por enfermedad respiratoria
- Grupo 4: hipertensión pulmonar causada por coágulos sanguíneos crónicos
- Grupo 5: hipertensión pulmonar asociada a otras afecciones que tienen motivos poco claros de por qué se produce la hipertensión pulmonar
Hipertensión pulmonar y cardiopatía
El grupo 2, en el que se establece como desencadenante la presencia de enfermedad cardíaca izquierda, constituye la causa más frecuente de HP. Se estima que entre el 30% y el 40% de los pacientes con cardiopatía izquierda presenta hipertensión pulmonar[3] . Si tenemos en cuenta a las personas con insuficiencia crónica, es frecuente encontrar en ellas, en mayor o menor grado, la presencia de hipertensión pulmonar con el consiguiente empeoramiento de su pronóstico e incremento del riesgo de mortalidad[4].
El tratamiento de la HP dentro de este grupo se basa principalmente en el abordaje de la enfermedad que lo ocasiona, como sería por ejemplo el abordaje de la insuficiencia cardíaca izquierda si fuera el origen de la HP. Asimismo, como en minimizar y controlar los síntomas que la presencia de ambas patologías puede ocasionar en el paciente. Hasta el momento, no existe contraindicación si se confirma la presencia de HP en relación a las líneas terapéuticas utilizadas en la IC.
En lo referente a la insuficiencia cardíaca, el hecho de desencadenar hipertensión pulmonar, responde a la incapacidad del ventrículo izquierdo del corazón de bombear la sangre hacia el resto del organismo, por lo que esta se acumula en los pulmones con el consiguiente aumento de la presión arterial pulmonar. La hipertensión pulmonar provocada por la IC a su vez se puede ser pasiva (cuando el GTP es ≤ 12 mmHg) o reactiva (el GTP es > 12 mmHg.), aunque también mixta[5].
Como se comentaba anteriormente, la hipertensión pulmonar puede afectar el ventrículo derecho y aún más en el caso de las personas con insuficiencia cardíaca, donde este posible deterioro se puede presentar tanto debido al problema cardíaco de origen como a la sobrecarga característica del desarrollo y progresión de la HP.
Por ende, en personas con IC resulta imprescindible estar atentos y evaluar la posibilidad de presencia de HP prestando atención a sus síntomas propios como son la disnea, cansancio, dolor en el pecho, aumento del ritmo cardíaco o la falta de apetito. Ante la presencia de estos, las guías de práctica clínica recomiendan valorar la posibilidad de realización de un estudio hemodinámico o eco cardiográfico que nos permita confirmar o descartar la presencia de HP.
El control de la hipertensión pulmonar y seguimiento de la capacidad funcional del ventrículo derecho son clave en personas con insuficiencia cardíaca, por la importancia que ambas condiciones tienen en su pronóstico, evolución y determinación de su proceso asistencial.
[1] World Health Organization 1975 primary pulmonary hypertension. Geneva: WHO; 1975.
[2] Simonneau G, Robbins IM, Beghetti M, Channick RN, Delcroix M, Denton CP, et al..Updated clinical classification of pulmonary hypertension.. J Am Coll Cardiol, 54 Suppl (2009), pp. S43-54
[3] Estándares asistenciales en hipertensión pulmonar. Disponible en: https://www.revespcardiol.org/es-estandares-asistenciales-hipertension-pulmonar-articulo-13116205
[4] Grigioni F, Potena L, Galie N, Fallani F, Bigliardi M, Coccolo F, Magnani G, Manes A, Barbieri A, Fucili A, Magelli C, Branzi A. Prognostic implications of serial assessments of pulmonary hypertension in severe chronic heart failure, J Heart Lung Transplant, 2006, vol. 25 (pg. 1241-1246)
[5] Galie N, Hoeper MM, Humbert M, Torbicki A, Vachiery JL, Barberá JA, et al..Guidelines for the diagnosis and treatment of pulmonary hypertension: The Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS), endorsed by the International Society of Heart and Lung Transplantation (ISHLT)..Eur Heart J, 30 (2009), pp. 2493-537
