Blog
La congestión en la Insuficiencia Cardíaca
- 6 agosto, 2020
- Posted by: cicero
- Category: Enfermedad
Uno de los estudios europeos más recientes estima que el 83% de los pacientes ingresados en el hospital a causa de insuficiencia cardíaca aguda (ICA) presentan signos o sintomatología propia de la congestión[1]. Otros estudios incluso elevan al 90% los casos de ICA que requiere ingreso hospitalario debido a un empeoramiento de la enfermedad a causa de la congestión[2].
La alta prevalencia de signos y síntomas de la congestión en personas hospitalizadas con insuficiencia cardíaca aguda establece como necesidad el constante conocimiento y óptimo abordaje de la congestión. No debemos olvidar que la ICA constituye un factor altamente condicionante en el pronóstico y evolución de la insuficiencia cardíaca crónica (ICC)[3], lo que se traduce en un mayor riesgo de rehospitalización y mortalidad de estos pacientes[4]
¿Qué es la congestión y cómo se produce?
La congestión en la insuficiencia cardíaca se define como la presencia de signos y síntomas cuya aparición se debe a la acumulación de líquido extracelular provocado por el aumento de las presiones de llenado cardíaco[5]. Por tanto, una función cardíaca deficiente constituye un requisito previo para el desarrollo de la congestión.
Aunque existen diversas explicaciones que podrían determinar el motivo por el que se produce la congestión, la más tradicional y asentada, determina que se debe a una acumulación progresiva de sodio y agua presente en el paciente días o semanas antes a su ingreso hospitalario.[6] [7]
Esta forma gradual por la que se presenta la congestión en el paciente se debe a que las presiones de llenado van aumentado progresivamente hasta provocar la presencia de síntomas de deterioro funcional. Estas culminan con la necesidad de ingreso hospitalario por parte del paciente constituyendo, por tanto una afectación con alto riesgo de mortalidad.
Síntomas de presencia de congestión
El síntoma más común de la congestión en personas con IC es la disnea presente en el 90% de los casos[8] [9]. Aunque es común que se den otros tales como el edema, la tos o la ortopea. El peso es un factor predictor reseñable pues se estima que más de la mitad de los pacientes hospitalizados a causa de las complicaciones de la ICA experimenta un aumento de peso mayor a un kilo incluso un mes antes de su ingreso[10].
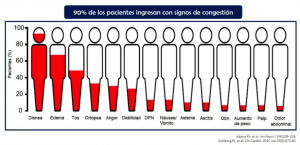
Fuente: Morejón Barragán, Paola. Congestión en insuficiencia cardíaca. Disponible en: http://www.siacardio.com/editoriales/insificiencia-cardiaca/congestion-en-insuficiencia-cardiaca/
Congestión intravascular y congestión tisular
Se diferencian dos tipos de congestión, intravascular y tisular, cuya sintomatología, forma diagnóstica o tratamiento varía. Aunque es posible que se presenten de forma combinada, siempre hay una que predomina sobre la otra[11].
Congestión intravascular
Los principales síntomas experimentados en la congestión intravascular son:
- Elevación de la presión venosa yugular.
- Ortopnea
- Tercer ruido cardíaco
- Bendopnea
Para el diagnóstico de la congestión intravascular se recomienda el uso de NT-proBNP o hemoconcentración como biomarcadores y el empleo de técnicas como el doopler vena cava inferior, doppler venoso yugular, doppler renal y los sensores implantables de presión.
Congestión tisular
En el caso de la congestión tisular, en la sintomatología más frecuente se aprecia la presencia de:
- Estertores
- Ascitis
- Edema periférico
En cuanto a técnicas diagnósticas se ha comprobado la efectividad del uso de biomarcadores como el CA125, CD146 y Bio-ADM en el caso de la congestión tisular o ténicas de imagen como la ecografía pulmonar o la radiografía y/o TAC; ambos de de tórax.
Conclusiones
La congestión constituye una de las causas más frecuentes de hospitalización de personas con IC, siendo un factor por tanto relevante en cuanto a su pronóstico y evolución.
Se hace necesario por tanto una mejor comprensión de las causas, desarrollo y evolución de la congestión en función de los diferentes tipos descritos de forma que se favorezca el uso de técnicas óptimas para su diagnóstico precoz, así como un proceso asistencial acorde a las peculiaridades de cada tipología de congestión. Todo esto se traduciría en un mejor manejo de la congestión con un claro beneficio y mejora de los resultados clínicos, así como de la calidad de vida del paciente.
Enlaces de interés
https://www.nature.com/articles/s41569-020-0379-7
Referencias
[1] Chioncel, O. et al. Clinical phenotypes and outcome of patients hospitalized for acute heart failure: the ESC Heart Failure Long-Term Registry. Eur. J. Heart Fail. 19, 1242–1254 (2017).
[2] Fang J, Mensah GA, Croft JB, Keenan NL. Hospitalización relacionada con insuficiencia cardíaca en los EE. UU., 1979 a 2004. J Am Coll Cardiol. 2008; 52 : 428-434.
[3] Gheorghiade M, Pang PS. Acute heart failure syndromes. J Am Coll Cardiol. 2009;53:557–573.
[4] Adams KF, Jr, Fonarow GC, Emerman CL, et al. Characteristics and outcomes of patients hospitalized for heart failure in the United States: rationale, design, and preliminary observations from the first 100,000 cases in the Acute Decompensated Heart Failure National Registry (ADHERE) Am Heart J. 2005;149:209–216.
[5] Martens P, Nijst P, Mullens W. Current approach to decongestive therapy in acute heart failure. Curr Heart Fail Rep 2015;12:367–378.
[6] J.J. McMurray, S. Adamopoulos, S.D. Anker, A. Auricchio, M. Böhm, K. Dickstein, et al. ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2012 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association (HFA) of the ESC. Eur Heart J, 33 (2012), pp. 1787-1847
[7] K. Dickstein, A. Cohen-Solal, G. Filippatos, J.J. McMurray, P. Ponikowski, P.A. Poole-Wilson, et al.ESC Guidelines for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008: the Task Force for the diagnosis and treatment of acute and chronic heart failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM).Eur J Heart Fail, 10 (2008), pp. 933-989
- [8] Konstam, M. A. et al. Effects of oral tolvaptan in patients hospitalized for worsening heart failure: the EVEREST outcome trial. JAMA 297, 1319–1331 (2007).
- [9] Rubio-Gracia, J. et al. Prevalence, predictors and clinical outcome of residual congestion in acute decompensated heart failure. J. Cardiol. 258, 185–191 (2018).
[10] Chaudhry SI, Wang Y, Concato J, Gill TM, Krumholz HM. Patterns of weight change preceding hospitalization for heart failure. Circulation. 2007;116(14):1549–54.
[11] Boorsma, E.M., ter Maaten, J.M., Damman, K. et al. Congestion in heart failure: a contemporary look at physiology, diagnosis and treatment. Nat Rev Cardiol (2020). https://doi.org/10.1038/s41569-020-0379-7
